Conseils de l'ANAMACaP
3 conditions doivent être réunies pour justifier d’une prostatectomie radicale :
- Le cancer a un risque évolutif démontré
- Le cancer est localisé à la prostate
- La prostate est volumineuse > 60 cc (si la prostate n’est pas hypertrophiée et s’il n’y a pas de gêne pour uriner, la curiethérapie ou la radiothérapie externe sont préférables car exposent moins à l’incontinence urinaire et aux troubles de l’érection). En revanche, la prostatectomie radicale est à privilégier s’il existe des troubles mictionnels (réalisation d’une débimétrie pour les évaluer).
QU’EST-CE QUE LA PROSTATECTOMIE RADICALE ?
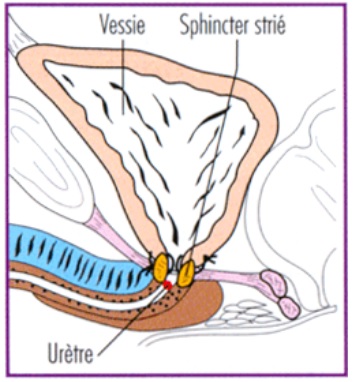
La prostatectomie totale (radicale) est l’un des plus anciens traitements du cancer de la prostate. Il s’agit d’une ablation totale de la glande prostatique et des vésicules séminales par voie chirurgicale. Elle peut être, selon la situation et le volume du cancer, élargie aux petits faisceaux de nerfs et de vaisseaux sanguins qui commandent l’érection car ceux-ci sont au contact de la prostate. Elle est associée ou non, selon l’importance du cancer à un curage ganglionnaire (= ablation des ganglions lymphatiques de drainage de la prostate). Quelle que soit la méthode d’intervention, l’opération se fait sous anesthésie générale. On enlève la prostate ainsi que les vésicules séminales et il faut ensuite réaliser une anastomose (= suture avec du fil) entre la vessie et l’urètre (schéma ci-après).
Une sonde urinaire (passant par la verge) est laissée en place pendant plusieurs jours après l’opération. La prostatectomie radicale est une chirurgie complexe, assez lourde, qui dure plusieurs heures.
Les types de prostatectomie pour un cancer de la prostate
Il existe plusieurs types de chirurgies pour réaliser cette opération.
La méthode a évolué au cours de ces vingt dernières années. Au départ, la chirurgie se faisait par l’ouverture de l’abdomen (chirurgie dite à ciel ouvert). La durée d’hospitalisation était de 5 à 10 jours en moyenne.
Au début des années 2000, la chirurgie par voie coelioscopique s’est développée notamment grâce à des équipes françaises. Il s’agit d’introduire via plusieurs petites incisions une caméra et des instruments à l’intérieur du ventre. La prostate est ensuite retirée par l’une des incisions qui sera agrandie sur quelques centimètres. La caméra améliore la vision en permettant de grossir les zones, cela est particulièrement utile notamment pour la préservation des nerfs érecteurs. Cette méthode a permis de réduire la durée de cicatrisation et d’hospitalisation (2 à 3 jours) et de limiter les pertes de sang et le risque d’infection.
Progressivement la prostatectomie par robot assistée s’est répandue sur le territoire rendant le geste opératoire largement facilité. Elle repose sur le même principe que la voie coelioscopique. Le chirurgien conduit les bras du robot muni des instruments. La vision en 3 dimensions est d’une qualité exceptionnelle. Cette méthode permet aussi un meilleur confort pour le chirurgien et la formation de nouvelles équipes grâce aux caméras. Cette méthode tend à remplacer toutes les autres. Le coût de l’intervention est remboursé, en revanche, les « consommables » sont en général à la charge du patient.
Dans tous les cas, une sonde est laissée pour drainer la vessie au moins 5 jours.
chirurgie d’un cancer de prostate : pour quels patients ?
Après 70 ans, le taux de mortalité immédiat par prostatectomie est multiplié par 3 (2 pour mille). La récupération de l’incontinence est beaucoup plus difficile. Il n’y a pas de bénéfice sur la réduction de la mortalité spécifique à 15 ans.
Le succès de l’intervention, sur le plan du traitement du cancer, est une ablation complète de la prostate, sans laisser de tumeur (marges dites négatives notées R0 sur le compte-rendu anatomopathologique). Une marge tumorale positive (noté R1) supérieure à 1 mm est un échec de l’intervention car un traitement complémentaire, dit de rattrapage, par radiothérapie ou hormonothérapie doit être alors associé. Le patient cumul alors les effets des 2 traitements, sans bénéfice de la chirurgie.
- Pour les cancers localisés de la prostate, les recommandations offrent souvent différentes options de traitement car elles donnent le même taux de guérison. Schématiquement, pour les cancers localisés à faible risque évolutif, la surveillance dite active, un traitement focal ou les différents traitements dit radicaux (prostatectomie, radiothérapie ou curiethérapie) peuvent être discutés, car il n’y a pas de bénéfice clairement identifié du traitement immédiat.
- Pour les risques évolutifs intermédiaires, le choix se porte souvent entre radiothérapie et prostatectomie.
- Pour les risques évolutifs élevés, la combinaison des traitements peut être proposée. Le choix du patient, en concertation avec son médecin, vise alors à choisir celle qui aura le moins d’effets secondaires. Ainsi, le choix entre la radiothérapie et la prostatectomie, se présente souvent.
- Dans les tumeurs très agressives, dites à haut risque, l’association prostatectomie élargie, radiothérapie et hormonothérapie est une option décidée avant le traitement, car dans ce cas il est prévisible que la chirurgie seule sera insuffisante.
La radiothérapie expose moins aux effets secondaires que la prostatectomie (30% pour la radiothérapie ; 70% pour la prostatectomie – données de la caisse d’Assurance maladie), les résultats sur le plan du contrôle du cancer étant identiques.
Il est « faux » et c’est une information non loyale, non claire et non appropriée sur son état de santé (article R.4127-35 du code de la santé publique) de dire qu’en cas de récidive locale (inférieure à 10 % pour la radiothérapie), il n’y a pas d’opération possible. Il existe d’autres solutions très efficaces telles que Cyberknife, Nanoknife, FocalOne, curiethérapie focale …qui peuvent être réalisées.
La prostatectomie est cependant à privilégier si le volume de la prostate est important (supérieur à 60 cc) avec des troubles mictionnels (réalisation d’un débitmètre pour les évaluer).
La radiothérapie n’expose pas à l’incontinence urinaire d’effort. Elle a également un moindre impact sur les érections que la prostatectomie dans les 5 années qui suivent le traitement. La radiothérapie donne un peu plus de risque de troubles digestifs et de saignements dans les urines ou les selles. Il existe aujourd’hui un test non encore remboursé qui permet d’identifier les personnes « hypersensibles » à la radiothérapie exposées à ces effets secondaires (test Novagray, via une prise de sang).
prostatectomie : les effets secondaires possibles
Les complications de cette opération sont à prendre en compte.
Risque de dysfonction érectile
Il touche 30 à 80 % des patients suivant la possibilité de conservation d’une ou des deux bandelettes vasculo-nerveuses (qui longent la prostate et contiennent les nerfs de l’érection), de l’âge du patient, de la qualité des érections avant l’intervention. Dans ces bandelettes vasculo-nerveuses passent les nerfs érecteurs. L’urologue pourra essayer de les conserver pendant l’opération mais il faut garder à l’esprit que le but premier de l’opération est de retirer tout le cancer. Il faut donc parfois sacrifier ces bandelettes vasculo-nerveuses pour être sûr de passer en zone saine et ainsi enlever tout le cancer. La récupération peut se faire immédiatement mais plus fréquemment de 3 à 24 mois. Après ce délai, les chances de récupération sont limitées voire inexistantes.
Cette récupération sera d’autant meilleure que l’une ou les deux bandelettes vasculo-nerveuses auront pu être respectée(s) pendant l’opération. Même si la sexualité n’est pas forcément la préoccupation principale du patient à ce moment-là, il est important de commencer une « rééducation » régulière quelques semaines après la chirurgie afin de réoxygéner les corps caverneux et d’éviter une fibrose qui peut arriver très rapidement. L’objectif n’est pas nécessairement d’aboutir à une relation sexuelle mais d’obtenir une tumescence (gonflement de la verge). Il semble que la constatation d’érections nocturnes soit un bon indicateur de récupération.
consulter les solutions pour provoquer une érection.
Risque d’incontinence urinaire
A l’heure actuelle, on ne connait pas encore très bien le processus à l’origine de l’incontinence urinaire, car l’intégrité du sphincter strié est préservé (voir le 1er schéma plus haut – sphincter qui permet d’arrêter le jet d’urine à volonté). De fait, il n’est pas possible d’assurer l’absence d’incontinence après une prostatectomie, quelque soit la technique proposée. L’incontinence urinaire est plus vécue comme un handicap que comme un effet secondaire. Elle est fréquente pendant quelques jours voire semaines après l’intervention. Elle peut être légère, modérée ou sévère. Elle est sévère pour 2 à 5 % des patients 1 an après la chirurgie et modérée pour 80% des patients. Les spécialistes conseillent de réaliser une ou deux séances de rééducation chez un kinésithérapeute avant l’intervention pour une meilleure récupération en cas d’incontinence. Des séances de rééducation périnéale après la chirurgie seront prescrites au besoin par l’urologue. Après 30 à 40 séances, il est conseillé de revoir son urologue si on constate peu ou pas d’amélioration.
EN SAVOIR PLUS SUR L’INCONTINENCE URINAIRE ET LES SOLUTIONS D’Y REMÉDIER.
Risque de sténose de l’anastomose
Il s’agit d’une rétrécissement du diamètre entre la vessie et l’urètre, à l’endroit où la couture a été faite pendant l’opération. 2% des patients sont concernés.
ABLATION DE LA PROSTATE : le suivi après intervention ?
Le suivi des patients sur le plan de leur cancer est aisé grâce au PSA qui doit être indétectable 2 mois après la prostatectomie radicale. Son taux doit être sous le seuil de détection qui est de 0,1 ng/mL. Une élévation secondaire du taux de PSA marque généralement une évolution de la maladie.
Les trois premières années, le suivi se fait tous les 6 mois puis il se réalise tous les ans pendant au moins 5 ans.
récidive après chirurgie d’un cancer de la prostate
Il existe 2 types de récidive :
- à distance de la zone qu’occupait la prostate (loge prostatique), ce risque existe quel que soit le traitement local de la prostate (prostatectomie ou radiothérapie), il correspond à quelques cellules du cancer, non détectables par le bilan initial, qui avaient déjà migré hors de la prostate avant le traitement, le plus souvent dans des ganglions lymphatiques du pelvis, mais parfois dans d’autre régions du corps.
- localement dans la loge prostatique, il s’agit dans ce cas d’un peu de tumeur laissée en place lors de la prostatectomie, (marge tumorale positive). Même les meilleures équipes voient un taux de récidive de 20 à 30 %. D’où l’intérêt de réaliser une analyse précise de la tumeur à l’aide de l’imagerie (IRM), et d’accepter une prostatectomie élargie aux vaisseaux sanguins et nerfs de l’érection, si la tumeur est en périphérie de la prostate et que la radiothérapie n’a pas été choisie.
Le seuil de la récidive se situe au-dessus de 0,2 ng/ml. On doit constater 3 élévations successives du PSA dont les prélèvements doivent être espacés d’au moins 6 semaines (à effectuer dans le même laboratoire). Si la récidive avec un taux de PSA >0,2ng/ml est confirmée, un bilan d’extension, IRM pelvienne et TEP-PSMA peuvent aujourd’hui être discutés pour essayer de visualiser une cible avant de réaliser une radiothérapie pelvienne systématique «à l’aveugle » et probabiliste (efficacité 1 fois sur 2).
CONCLUSION
La prostatectomie radicale est un traitement efficace pour les cancers localisés de la prostate à risque évolutif, en particulier si la prostate est volumineuse et associée à des troubles mictionnels. Cependant, cette chirurgie comporte des risques significatifs, tels que l’incontinence urinaire et la dysfonction érectile, dont la récupération dépend de nombreux facteurs. D’autres options, comme la radiothérapie, peuvent offrir des résultats similaires avec moins d’effets secondaires. La décision doit être prise en concertation avec le médecin, en fonction des priorités du patient et des spécificités du cancer.
Points clés
- Pour les cancers à faible risque évolutif : Toutes les stratégies thérapeutiques peuvent être envisagées.
- Récidive locale après radiothérapie (inférieure à 10 %) : l’argument « on ne pourra pas réaliser de prostatectomie en cas de récidive » n’est plus d’actualité. De nombreuses solutions de rattrapage efficaces et ciblées sont disponibles.
- Prostatectomie après 70 ans : Risques accrus de complications, récupération de la continence plus difficile et aucun bénéfice significatif sur la mortalité à long terme.
- Expérience du chirurgien : Le choix du professionnel est crucial, quelle que soit la méthode utilisée.
- Dysfonction érectile : Dépend de l’âge, des érections préalables et de la préservation des nerfs érecteurs pendant l’opération.
- Incontinence urinaire : Son origine reste mal comprise, elle peut survenir à divers degrés et durées.
- Suivi post-opératoire : Le taux de PSA doit être indétectable (<0,1 ng/mL) deux mois après l’intervention
Mise en ligne en décembre 2024.
Source : article rédigé à partir des comptes-rendus de journées scientifiques médecins patients de l’ANAMACaP

