La radiothérapie a pour but de tuer les cellules cancéreuses présentes dans la prostate ou à proximité et de conduire ainsi à la guérison. En cas de cancer localisé avec un risque d’évolution intermédiaire ou élevé, la radiothérapie externe est très souvent associée à une hormonothérapie provisoire.
A qui s’adresse LA radiothérapie externe ?
Cette option s’adresse en première intention principalement à des patients atteints d’un cancer localisé dans la prostate ou localement avancé à proximité immédiate de la prostate.
Elle peut être aussi utilisée dans deux autres situations :
• Comme traitement d’une récidive après prostatectomie. On parle alors de radiothérapie de rattrapage ou de sauvetage.
• Pour soulager la douleur ou maîtriser les symptômes d’un cancer de la prostate de stade avancé (radiothérapie palliative).
comment fonctionne la radiothérapie externe ?
Pour combattre les cellules cancéreuses, on utilise des faisceaux de rayons X de haute intensité émis par un accélérateur de particules. Ces rayons vont être dirigés vers la prostate, à travers la peau et les tissus afin de détruire la ou les tumeurs. L’irradiation des ganglions iliaques est également proposé pour les tumeurs à haut risque.
La dose de rayons est exprimée en Grays. La dose délivrée à la prostate varie en général entre 74 à 78 Grays délivrée en 6 à 8 semaines.
Pour traiter le cancer de la prostate, on utilise la radiothérapie conformationnelle en trois dimensions (3D). Cette technique s’appuie sur les images du scanner ou de l’IRM, ou sur la fusion d’images de ces deux appareils. Elle offre ainsi une grande précision dans le repérage et la mise en place des faisceaux.
comment se passent les séances ?
Une phase de simulation (ou repérage) précède les séances de traitement proprement dites. Celles-ci ont généralement lieu à raison de cinq jours par semaine, durant six à huit semaines, de façon à délivrer 74 à 78 Grays.
Étapes préparatoires : phase de simulation ou de repérage
La zone à traiter est repérée à l’aide d’un scanner et indiquée par des marques faites sur la peau (tatouages résistants à l’eau).
Certains centres procèdent à la mise en place de trois grains métalliques millimétriques (appelés fiduciaires) ou de grains d’or. Ils servent à améliorer le repérage de la zone à traiter. Dans certains, cas, lors de la pose de ces grains, il est aussi possible d’injecter une solution d’acide hyaluronique entre la prostate et le rectum, visant à atténuer les effets des rayons sur ce dernier. Cette méthode a lieu sous anesthésie locale en ambulatoire.
Déroulement des séances
La séance, réalisée sauf exception en ambulatoire, ne requière aucune anesthésie. Elle dure de dix à vingt minutes. Mais avec le temps de préparation, il convient de prévoir en tout environ 1 heure par séance.
Le patient est installé sur une table sous l’accélérateur de particules. Grâce à un micro, il peut communiquer en permanence avec l’équipe de manipulateurs.
Les rayons ne rendent pas le patient radioactif. Ils sont totalement indolores et invisibles.
Précautions à prendre
Même si la plupart des médicaments sont compatibles avec la radiothérapie, il convient de signaler à votre radiothérapeute ceux que vous prenez.
Avant chaque séance, il est souhaitable d’avoir la vessie confortablement pleine et le rectum vide. Il n’est cependant pas nécessaire d’être à jeun.
Quelques conseils à suivre durant le traitement :
- Boire environ deux litres d’eau par jour
- Eviter les aliments susceptibles d’irriter le tube digestif, entre autres les aliments riches en fibres (pains de grains entiers), les fruits et les légumes frais, les plats gras et épicés.
- Réduire sa consommation de café et de lait
- Eviter les sports de selle (comme le cyclisme) et de rester assis trop longtemps.
SUIVI DU TRAITEMENT
Durant toute la durée du traitement, des consultations régulières avec le radiothérapeute sont prévues. Une visite de contrôle est programmée à l’issue de la radiothérapie.
L’action des rayons est graduelle car elle dépend de l’effet cumulé des séances de traitement. Contrairement à la chirurgie, il faudra donc souvent attendre quelques mois avant d’évaluer l’efficacité du traitement qui se mesurera par un contrôle de PSA.
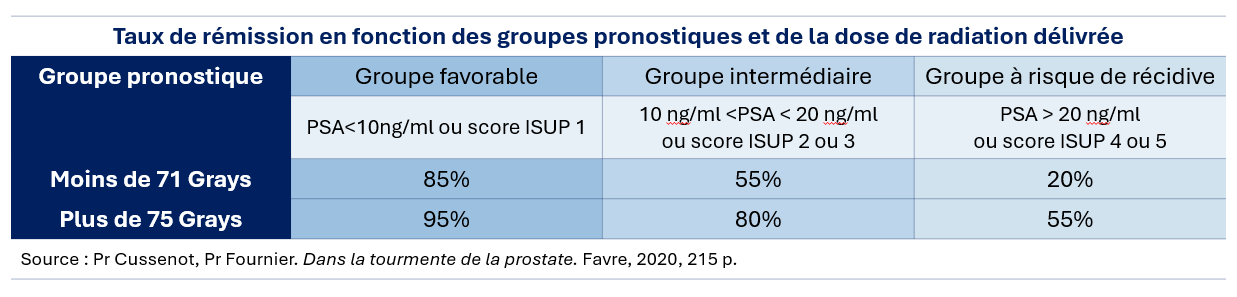
Le taux de rémission à 5 ans dépend des facteurs de gravité et les doses délivrées. Les tumeurs localisées stade T2 se divisent ainsi en 3 sous-groupes de pronostic différent.
Les effets secondaires possibles et comment les prendre en charge
Malgré les progrès technologiques, il est encore difficile d’éviter d’irradier les tissus environnant la zone à traiter. C’est pourquoi des effets secondaires peuvent apparaitre soit immédiatement soit plusieurs mois après le traitement. Cependant, les complications graves sont exceptionnelles. Elles concernent moins de 2% des cas et sont dues généralement à une hypersensibilité individuelle aux radiations.
Effets secondaires immédiats et à moyen terme
Immédiatement après traitement par radiothérapie, des effets mineurs peuvent apparaitre comme :
- Au niveau du rectum, une émission de sang, un besoin fréquent d’aller la selle.
- Au niveau urinaire, des traces de sang dans les urines, un besoin fréquent et urgent d’uriner.
Ces conséquences disparaissent généralement un à deux mois après la fin des séances de radiothérapie.
- A moyen terme, certains patients peuvent ressentir une douleur au niveau de la zone irradiée.
- D’autres sont confrontés à une inflammation de la vessie (cystite radique) ou de la muqueuse du rectum (rectite radique). Ces problèmes s’estompent la plupart du temps dans l’année suivant la traitement. Au besoin, des anti-inflammatoires, des antalgiques ou des alpha-bloquants peuvent être prescrits.
- L’incontinence urinaire est rare.
- Par contre, l’impact de la radiothérapie est non négligeable sur le plan sexuel. De manière générale, plus le cancer est petit, moins le traitement impactera les bandelettes érectiles dont dépendent les érections. Des troubles de l’érection peuvent survenir progressivement en 12 à 18 mois après le traitement. Six ans après le traitement, 40 à 70% des patients constatent un problème de dysfonction érectile.
Prise en charge de la dysfonction érectile
Effets secondaires à plus long terme
En dehors de la dysfonction érectile, les complications tardives ne concernent qu’une petite minorité de patients. Elles résultent d’une hypersensibilité individuelle aux radiations ionisantes. Pour dépister cette hypersensibilité, il existe un test (test NOVA Gray Prostate, non remboursé et relativement onéreux) à faire via une prise de sang.
Innovations en radiothérapie
Ces avancées ont pour objectif principal de diminuer le nombre de séances pour améliorer le confort du patient.
- La radiothérapie Flash consiste à émettre une dose élevée de radiations de quelques microsecondes. Elle vise, en augmentant les doses, à diminuer les résistances au traitement sans augmenter les risques pour les tissus sains.
- Des études sont menées pour diminuer le nombre de semaines de traitement avec une augmentation du nombre de grays. On parle de radiothérapie hypofractionnée. Quelques centres la pratique déjà avec des patients sélectionnés selon des critères particuliers. Avec la radiothérapie hypo fractionnée, on délivre une dose de 70,2 Gray en fractions de 2,7 Gray équivalant à 8,4 Gray en fractions de 2 Gray (au lieu de 76 Gray en fractions de 2 Gray pour un traitement classique). Ces modalités permettent de réduire de 2,5 semaines la durée du traitement.
- La radiothérapie stéréotaxique est une innovation révolutionnaire dans le traitement des tumeurs cancéreuses, combinant précision et efficacité.
Pour le traitement du cancer de la prostate, elle n’a pas d’intérêt pour traiter l’ensemble du volume de la prostate. Par contre, elle peut être proposée en cas de récidive d’un cancer de prostate de petit volume (<2cm 3) ou en traitement focal de première intention.
La tomothérapie, le CyberKnife® (radiothérapie stéréotaxique robotisée), la gammathérapie (Gamma Knife®) et la protonthérapie sont autant de techniques et appareils utilisés pour traiter le cancer de la prostate à l’aide de la radiothérapie stéréotaxique.
Ces différentes solutions fonctionnent sur le même principe : le dépôt d’une dose élevée de radiations sur un petit volume de façon très précise. Ainsi, les zones adjacentes aux faisceaux subissent très peu lésions tout en offrant la possibilité d’augmenter la dose reçue par la tumeur. Ce qui permet de réduire le nombre de séances (5 à 10 séances pour le Cyberknife)
Ces nouveaux traitements de radiothérapie n’exigent aucune hospitalisation.
Mise en ligne : janvier 2025

