L’hormonothérapie a pour objectif de détruire les cellules cancéreuses en abaissant le taux de testostérone ou de bloquer son action au niveau des cellules cancéreuses. En l’absence de testostérone, les cellules prostatiques vont s’autodétruire. Ce traitement contre le cancer de la prostate peut être prescrit de manière légère ou profonde, seul ou en association.
Comment fonctionne l’hormonothérapie ?
Il faut savoir que le cancer de la prostate est hormono-sensible. C’est-à-dire que le renouvellement des cellules de la prostate, qu’elles soient normales ou cancéreuses, dépend en partie de la testostérone. Cette hormone mâle est une sorte de « carburant » utilisées par les cellules cancéreuses pour se multiplier plus rapidement.
En l’absence de testostérone, les cellules prostatiques vont être soumises à un processus d’autodestruction appelé apoptose.
C’est en se basant sur ce constat qu’on utilise l’hormonothérapie, traitement qu’il conviendrait plutôt de qualifier de traitement antihormonal ou anti-androgénique. L’administration de ce traitement va bloquer la production de testostérone.
L’hormonothérapie traite la maladie. On peut trouver deux situations ;
– toutes les cellules cancéreuses sont sensibles au traitement hormonal : elles vont
régresser et disparaitre.
– dans certains cas, il existe une petite sous population du cancer qui ne sera pas sensible au traitement. Elle existe dès le départ et va apparaitre dans le temps. Cette sous population est parfois sensible simplement en intensifiant le traitement hormonal.
Le traitement hormonal peut être efficace pendant 10 ans, 15 ans voire définitivement même à un stade métastatique.
La testostérone
Cette hormone mâle de la classe des androgènes est sécrétée à 95% par les testicules. La testostérone stimule le développement des organes génitaux mâles et détermine l’apparition des caractères sexuels mâles secondaires. Sa production est contrôlée par des hormones secrétées par le cerveau (hypothalamus et hypophyse). La testostérone est également produite à 5% par les glandes surrénales.
A qui s’adresse l’hormonothérapie ?
L’indication la plus commune est un cancer de prostate avancé qui s’est étendu au delà de la loge prostatique.
L’hormonothérapie peut aussi être utilisée de façon provisoire ou prolongée pour traiter :
- Un cancer localisé agressif ou localement avancé en association avec la radiothérapie.
- Un cancer localement avancé si le patient ne peut bénéficier de chirurgie ou de radiothérapie en raison de son âge ou de son état de santé.
- Un cancer déjà traité par ablation de la prostate si les ganglions sont envahis.
- Une récidive biologique après prostatectomie ou radiothérapie.
- Eventuellement, l’hormonothérapie peut aussi être utilisée brièvement pour réduire le volume de la prostate avant une chirurgie ou une radiothérapie.
Les médicaments sont administrés le plus souvent par voie orale, par injection sous la peau ou en intramusculaire.
Les différents types d’hormonothérapie :
On distingue deux classes de médicaments :
- Les agonistes et antagonistes qui diminuent la production de testostérone
- Les anti-androgènes qui bloquent l’action de la testostérone au niveau des cellules cancéreuses
Les agonistes et antagonistes de la LH-RH
- Les agonistes, ou analogues, empêchent les testicules de fabriquer de la testostérone. Pour cela, ils interviennent en bloquant la sécrétion de l’hormone LH-RH (hormone associée à la production de testostérone et contrôlée par l’hypothalamus).
Il existe de nombreux agonistes de la LHRH avec des efficacités identiques. Ils sont injectés à un rythme régulier, habituellement tous les 6 mois.
Cependant les agonistes ont l’inconvénient de produire en début de traitement une flambée temporaire du taux de testostérone (cf ci-dessous). C’est pourquoi des anti-androgènes sont souvent prescrits en même temps. - Les antagonistes exercent la même action que les agonistes. Toutefois, en début de traitement, ils ont l’avantage de ne pas provoquer de hausse temporaire de la testostérone comme les agonistes (cf ci-dessous) . Pour ce type de molécule, il n’existe par contre qu’un seul produit disponible uniquement sous d’injection mensuelle.
Les anti-androgènes
Avec les agonistes, la plupart du temps, le taux de testostérone connait une hausse temporaire en début de traitement, appelé « flare-up ». Cette élévation peut favoriser le développement du cancer. Pour éviter cette réaction, le médecin prescrit généralement un anti-androgène en même temps que les premières injections d’agonistes.
Les anti-androgènes se prennent tous les jours par voie orale sous forme de pilules ou de liquide.
Les nouvelles hormonothérapies
Si le premier traitement à base d’hormonothérapie n’est plus efficace, un autre médicament sera le plus souvent proposé. Il pourra s’agir notamment d’un traitement à base de deux molécules d’hormonothérapie de nouvelle génération : l’acétate d’abiratérone et l’enzalutamide.
Ces médicaments sont pris par voie orale tous les jours. Ils vont compléter la castration médicale de base (agonistes et antagonistes de la LHRH). L’objectif étant toujours de lutter contre les androgènes résiduels qui proviennent des glandes surrénales et qui ne sont plus contrôlés par la castration de référence.
L’Acétate d’Abiraterone lutte contre les androgènes résiduels provenant des glandes surrénales. Pour que ce médicament soit plus actif, il faut évidemment toujours l’utiliser en combinaison avec les agonistes ou les antagonistes de la LHRH (castration de base). Il doit être pris quotidiennement en association avec des corticoïdes (Predisone) car il faut supplémenter le déficit de corticoïdes induit par l’Acétate d’Abiraterone.
D’autres molécules de nouvelle génération sont très efficaces ; il s’agit de l’ Enzalutamide, de l’Apalutamide et du Darolutamine (utilisées en 2ème ligne et toujours associées avec un agoniste de la LHRH). Elles augmentent cependant la fatigue et la perte musculaire et exigent une surveillance de ces deux impacts.
Suivi du traitement
La durée de réponse au traitement varie de quelques mois à plusieurs années, avec une moyenne d’environ 30 mois pour des tumeurs avec métastases osseuses au diagnostic.
Le suivi se fait grâce au dosage du PSA qui est un excellent indicateur de la réponse au traitement. Plus le taux chute, mieux la maladie est maitrisée. C’est pourquoi, un dosage de PSA est prescrit un mois après le début du traitement puis généralement tous les 3 à 6 mois.
Idéalement le PSA doit être indétectable (inférieur à 0,1 ng/ml).
En parallèle, il est important de contrôler le taux de testostérone biodisponible, sous 0,3 ng/mL et idéalement indétectable.
NB : avant d’initier un premier traitement par privation androgénique, il est important
de doser son taux de testostérone normal dans le sang car il est variable d’une personne
à l’autre et permet de suivre l’efficacité de la privation androgénique dans le temps.
Il est possible que l’hormonothérapie cesse d’être efficace avec le temps et que le cancer de la prostate recommence à se développer (on dit alors que le cancer de la prostate est résistant à la castration). Il faudra alors agir en modifiant ou en ajoutant des molécule, la chimiothérapie pourra aussi être une option.
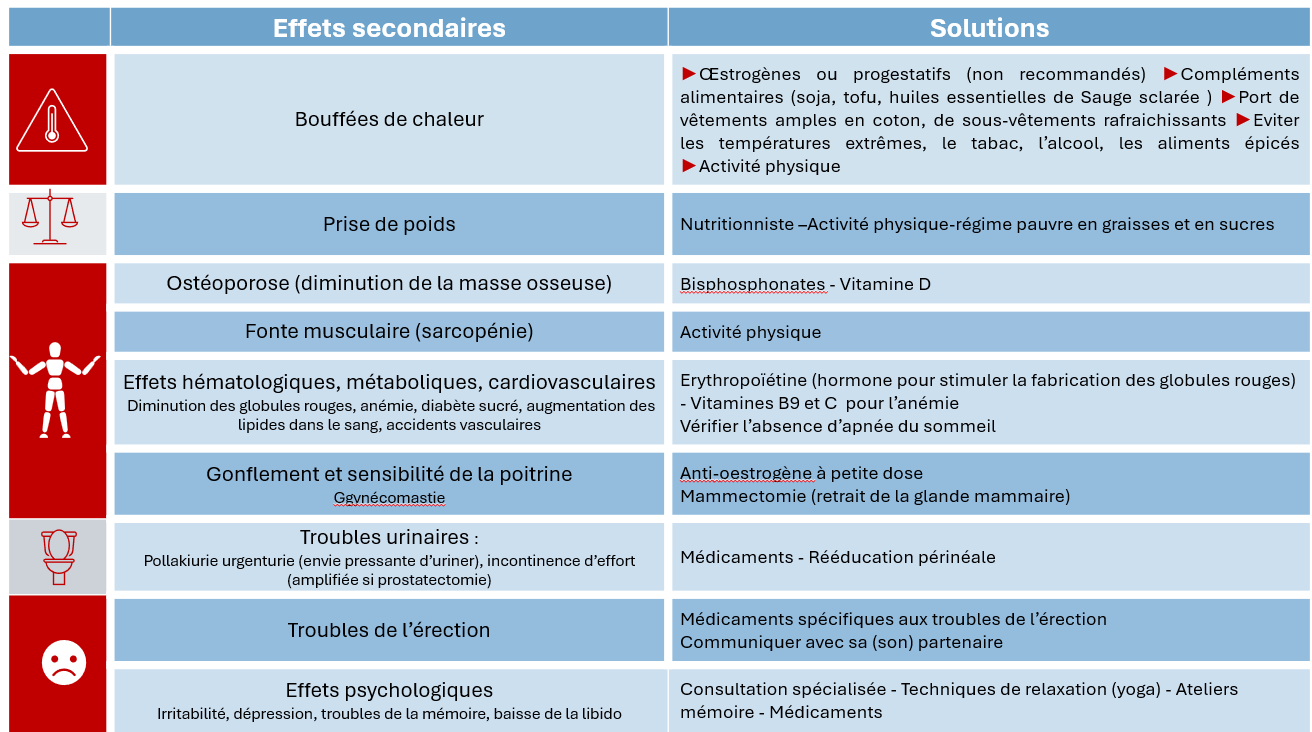
Effets secondaires
Les traitements hormonaux du cancer de la prostate sont susceptibles de provoquer des effets secondaires. Principalement des bouffées de chaleur, de la fatigue, une prise de poids, une diminution de la libido, parfois un état dépressif… Sur le long terme, une perte de la masse musculaire/osseuse. Ces effets indésirables sont très variables d’un patient à l’autre et dépendent des médicaments utilisés. L’activité physique aide à lutter contre ces effets indésirables.
Avant d’entamer le traitement, certaines précautions doivent être prises et un bilan pré-thérapeutique peut être nécessaire, notamment chez des patients ayant des fragilités cardiaques ou des pathologies comme du diabète.
Pour remédier à ces effets indésirables, des solutions existent comme résumées dans le tableau ci-dessous.
Mise en ligne : janvier 2025

